در زمانهای قدیم، سرخجه بهعنوان گونهای از ویروس سرخک شناخته میشد و نام دیگر آن سرخک آلمانی است. تا سال ۱۹۶2، هیچ ویروسی به عنوان سرخجه شناسایی نشده بود و همه آن را نوعی سرخک میدانستند. اوایل دهه ۴0، یک اپیدمی از بیماری سرخجه در استرالیا ایجاد شد و طی آن یک چشمپزشک به نام نورمن گرگ، متوجه ایجاد نوعی آبمروارید مادرزادی در کودکان متولد شده از مادر مبتلا به سرخجه شد. این چشمپزشک استرالیایی برای اولین بار سندرم سرخجه مادرزادی را کشف کرد و علائم آن را توضیح داد.
عامل ویروسی بیماری سرخجه چیست؟
ویروس بیماری سرخجه، از خانواده ویروسی به نام توگاویریده است و نام علمی ویروس روبیوویروس است. ویروس سرخجه فقط یک نوع آنتیژن سطحی دارد و میزبان این ویروس فقط انسان است. پس بیماری سرخجه هرگز به حیوانات منتقل نمیشود.
سرخجه در کودکان چگونه ایجاد میشود؟
ویروس سرخجه، یک بیماری تنفسی است و راه انتقال آن قطرات تنفسی است. هوایی که از بینی فرد مبتلا به سرخجه خارج میشود سرشار از ذرات ویروسی است. سرفه یا عطسه شخص مبتلا به سرخجه، حاوی مقادیر بالایی ویروس است که اگر ذرات ویروس معلق در هوا به بینی فرد سالم وارد شوند باعث ایجاد بیماری سرخجه میشود. پس از ورود ویروس به بینی فرد سالم، این ویروس در حلق تکثیر میشود و به گرههای لنفاوی اطراف حلق وارد میشود. بعد از ورود ویروس سرخجه به گرههای لنفاوی و تکثیر درون آنها، سپس وقت آن میرسد که ویروس به خون وارد شود.
ورود ویروس سرخجه به خون، باعث انتشار بیماری در سراسر بدن میشود. در این مرحله در زنان باردار، بیماری از طریق جفت به جنین منتقل میشود و باعث ابتلای جنین به سندرم سرخجه مادرزادی میشود که در ادامه توضیح بیشتری درباره آن میدهم. بدترین ویژگی سرخجه در جنین، ایجاد عفونت مزمن است که تا انتهای بارداری عوارض خود را میدهد و حتی تا یک سال بعد از تولد عفونت سرخجه باقی میماند.
میزان سرایت سرخجه در کودکان چند روز است؟
سرخجه در کودکان، بیماری بهشدت مسری است که از هفت روز قبل از بروز ضایعات و دانههای قرمز روی پوست تا هفت روز بعد از ازبینرفتن ضایعات پوستی، کودک میتواند سرخجه را به فرد دیگر انتقال دهد. تمام انواع عفونت ویروس سرخجه در کودکان مسری هستند. شیرخواران مبتلا به سندرم سرخجه مادرزادی، میزان زیادی از ویروس سرخجه را در ترشحات بدن خود دفع میکنند. این ویروس از طریق بزاق، ادرار و دیگر ترشحات بدن تا یک سالگی دفع میشود و همان طور که گفته شد بیماری سرخجه در نوزادان مزمن میشود.
بسیاری از موارد ابتلا به سرخجه از محیط بیمارستان شروع میشود؛ بنابراین باید در ارتباط با تماس با نوزاد مبتلا به سندرم سرخجه مادرزادی بسیار احتیاط کرد و فقط کسی که نسبت به این بیماری ایمنی دارد با نوزاد مبتلا به این سندرم تماس داشته باشد.
شیوع بیماری سرخجه در کودکان چقدر است؟
سرخجه در کودکان تا قبل از شروع واکسیناسیون، شیوع بسیار بالایی داشته است.
در سال ۱۹۶۴ تا ۱۹۶۵ میلادی ۱۲.۵ میلیون ابتلا به سرخجه در ایالت متحده امریکا داشتهایم که از این تعداد ۲۰۰۰۰ مورد سندرم سرخجه مادرزادی رخ داده است.
با شروع طرح واکسن همگانی از سال ۱۹۶۹ در ایالت متحده، ۹۹ درصد موارد ابتلا به بیماری سرخجه کاهش یافت. با تزریق منظم واکسن سرخجه، ابتلا به بیماری سرخجه بسیار کاهش یافت و پس از چند سال با کاهش بروز بیماری، سطح بالای آنتیبادی سرمی کودکان، بروز تعداد کم و محدود ویروس، بیماری سرخجه در کودکان از حالت اندمیک خارج شد. از سال ۲۰۰۱ انتقال اندمیک بیماری سرخجه از بین رفته است اما همچنان افرادیکه به این ویروس حساس باشند به بیماری سرخجه مبتلا میشوند و به افراد حساس بیماری را انتقال میدهند.
در سالهای اخیر میزان سرخجه در کودکان با واکسیناسیون منظم کاهش یافته است و بیشتر موارد سرخجه در زنان سن ۲۰ تا ۴۹ سال که سن باروری میباشد مشاهده شده است و با ابتلای بیشتر زنان سنین باروری به سرخجه، احتمال ایجاد سندرم سرخجه مادرزادی بیشتر شده است.
علائم سرخجه در کودکان چیست؟
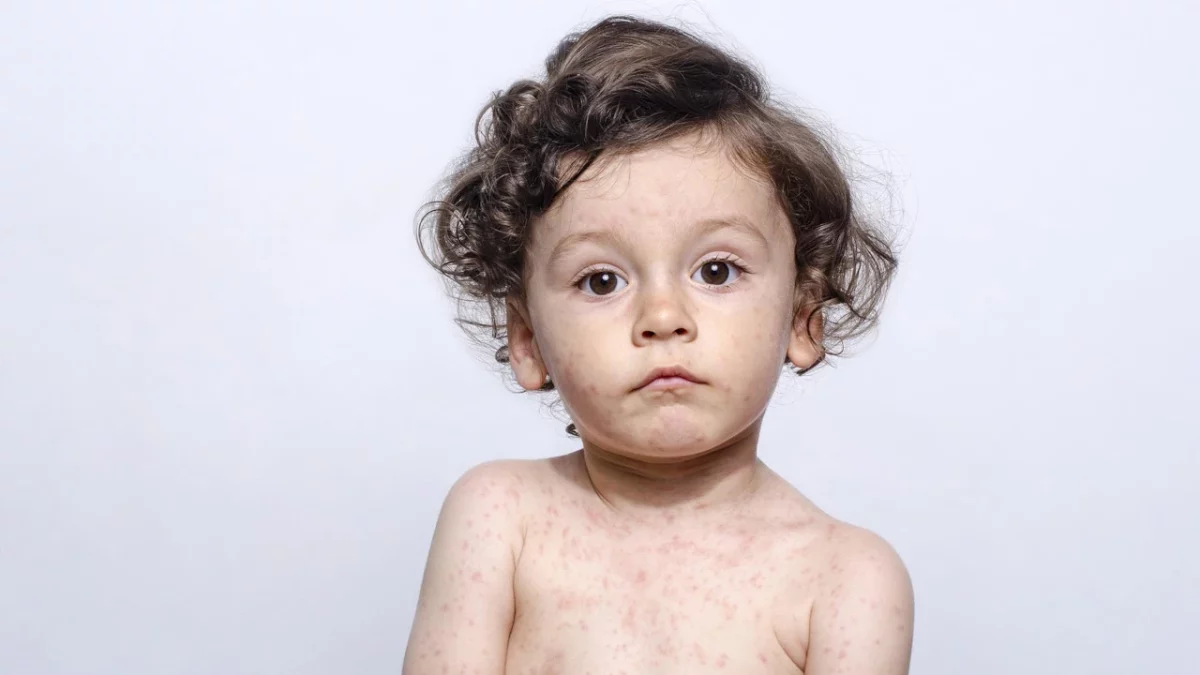
سرخجه در کودکان میتواند به صورت اکتسابی و از فرد بیمار به کودک سرایت کند یا به صورت سندرم سرخجه مادرزادی در دوران بارداری به کودک انتقال داده شود. معمولا اولین علامت سرخجه در کودکان، راش یا دانههای روی پوست است. دانههای کوچک قرمز که بعضی از آنها متورم و بعضی مسطح با پوست هستند، روی تمام سطح پوست پراکنده میشوند و در تمام قسمتهای پوست کودک، دانههای قرمز را میبینید.
اما با این حال در نیمی از موارد سرخجه در کودکان، ممکن است هیچگونه دانهای روی پوست مشاهده نکنید که به این موارد ابتلا به سرخجه، سرخجه تحت بالینی گفته میشود. دانههای روی پوست در هنگام بروز سرخجه در کودکان، معمولا بسیار کمرنگ هستند و به خصوص در کودکان با پوست تیرهتر بهسختی دیده میشوند.
علامت اولیه سرخجه در کودکان بزرگتر و بزرگسالان، معمولا یک تا پنج روز قبل از شروع راش دیده میشود. علامت اولیه در کودکان بزرگتر، تب خفیف، علائم تنفسی و بیحالی است. نهایتا تا پنج روز بعد از این علائم، دانههای پوستی سرخجه در کودکان مشاهده میشود.
هفته دوم بعد از ابتلا به سرخجه، غدد لنفاوی پشت سر و پشت گوشی بزرگ میشوند. این بزرگی لنفاوی به صورت تورم گرد پشت گردن یا پشت گوش لمس میشود .
بیماری سرخجه در کودکان معمولا بیماری خوشخیمی است اما در بعضی از بزرگسالان درد و التهاب مفاصل مشکلات بسیاری ایجاد میکند.
عوارض ناشایع بیماری سرخجه در کودکان شامل کاهش تعداد پلاکتهای خون و التهاب مغز یا انسفالیت است.
دوره نهفتگی سرخجه چقدر است؟
از دوازده تا ۲۳ روز دوره نهفتگی یا دوره کمون بیماری سرخجه است. این به این معناست که ویروس سرخجه ممکن است چهارده روز در بدن باشد اما هیچگونه علامتی از بیماری بروز نکند و همانطور که گفته شد از یک هفته قبل از شروع دانههای پوستی بیماری قابل سرایت است.
سندرم سرخجه مادرزادی چه علائمی دارد؟
سندرم سرخجه مادرزادی میتواند عوارض شدیدی در جنین ایجاد کند و بیشترین و جدیترین عوارض آن زمانی بروز میکند که بیماری سرخجه در مادر باردار در سه ماهه اول بارداری ایجاد شود. عوارض خطرناک سرخجه مادرزادی شامل موارد زیر است:
- سقط
- مرگ جنینی و مردهزایی
- زایمان زودرس
- زایمان نوزاد با نقایص مادرزادی
اگر مادری در دوران بارداری خود به بیماری سرخجه مبتلا شود، جنین دچار نقایص بیشماری میشود و شایعترین محلهای ابتلا، چشم، گوش و قلب جنین است. اگر نوزادی مجموعهای از این علائم مادرزادی را داشته باشد به سندرم سرخجه مادرزادی مبتلا شده است.
بعضی از نوزادان، با بیماری سرخجه متولد میشوند اما علامتی از سندرم سرخجه مادرزادی را نشان نمیدهند و فقط عفونت مادرزادی سرخجه دارند.
علائم سندرم سرخجه مادرزادی دو دسته هستند. برخی علائم گذرا هستند و بعد از مدتی از بین میروند اما برخی علائم دائمی هستند و نوزاد را دچار مشکلات دائمی میکنند.
علائم گذرای سندرم سرخجه مادرزادی کدامند؟
- بزرگی کبد و طحال
- کاهش تعداد پلاکتها همراه با ضایعات پوستی به صورت دانهدانههای قرمزرنگ ریز روی پوست
- کمخونی همولیتیک
- مشکل رادیولوسنسی استخوان
- کاهش رشد داخل رحمی جنین
- التهاب مغز و پردههای دور مغز (مننگو انسفالیت)
- آدنوپاتی
- پنومونیت بینابینی
عوارض دائمی سندرم سرخجه مادرزادی کدامند؟
- مشکلات شنوایی، ناشنوایی مادرزادی
- مشکل مادرزادی قلبی(بیماری PDA , تنگی شریان ریوی)
- مشکل چشم (آب مروارید، تیرگی قرنیه چشم، کوچکی چشم یا میکروفتالمی، رتینوپاتی رنگدانهدار، گلوکوم یا آب سیاه مادرزادی)
- کوچکی دور سر یا میکروسفالی
- عوارض سیستم عصبی مرکزی و مغزی (تاخیر در رشد ذهن، تاخیر در شروع حرکت، اوتیسم)
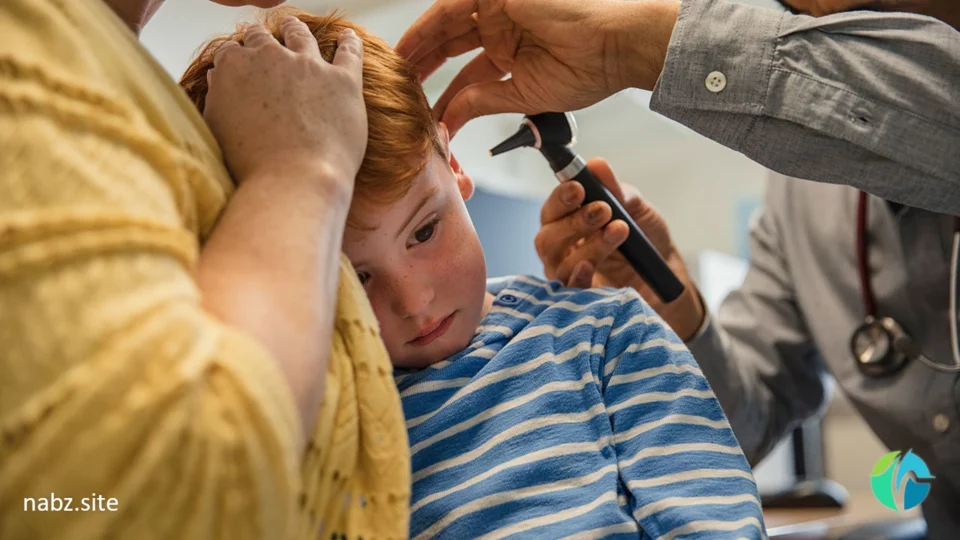
تشخیص قطعی سرخجه در کودکان چگونه صورت میگیرد؟
همانطور که همه میدانیم بیماریهای زیادی هستند که ظاهر شبیه به بیماری سرخجه دارند و با دانههای قرمز پوستی بروز میکنند. ازجمله بیماریهای شبیه به سرخجه میتوان به موارد زیر اشاره کرد:
- تب مخملک
- روزئولا
- توکسوپلاسموز
- بیماری پنجم
- سرخک
یکی از رایجترین راههای تشخیص بیماری سرخجه در کودکان، بررسی آنتیبادی در خون است. در فاز حاد بیماری آنتیبادی igM و در فاز مزمن یا نقاهت بیماری آنتیبادی igG در خون مثبت میشود. بعد از ابتلا به بیماری سرخجه، آنتیبادی igM تا ۶ هفته در خون مثبت میماند. اگر پنج روز بعد از شروع دانههای پوستی نمونه آزمایش آنتیبادی خون گرفته شود، باید تیتر آنتیبادی مثبت شود و در صورتیکه همچنان نتیجه آزمایش بعد از پنج روز منفی بماند باید آزمایش خون تکرار شود.
روش دیگر تشخیص سرخجه در کودکان، نمونهگیری از حلق و بینی و بررسی ویروسی آن (reverse transcriptase pcr)است. ویروس سرخجه در کودکان قبل از بروز علائم سرخجه یا ۲ هفته بعد از بروز دانههای پوستی توسط pcr حلق شناسایی میشود اما بهترین زمان برای شناسایی سرخجه در کودکان، ۴ روز قبل از علائم تا ۴ روز بعد از علائم سرخجه است.
تشخیص سندرم سرخجه مادرزادی چگونه است؟
زمانی تشخیص سندرم سرخجه مادرزادی قطعی میشود که شیرخوار متولد شده دچار علائم آب مروارید و شنوایی و قلبی همزمان میباشد. شایعترین علامت سندرم سرخجه مادرزادی، مشکلات شنوایی است. تشخیص آزمایشگاهی سرخجه در نوزادان باید در سریعترین زمان ممکن انجام شود زیرا هر چه تشخیص سرخجه سریعتر باشد، درمان سریعتر شروع میشود و به کنترل بهتر عفونت مزمن سرخجه کمک میکند.
آنتیبادی igM در خون نوزادان مبتلا به سرخجه تا ۶ ماه وجود دارد. اگر نتیجه آزمایش آنتیبادی خون منفی باشد، تکرار مجدد آن یک ماه بعد توصیه میشود.
شایعترین آزمایشی که در سندرم سرخجه مادرزادی سریعتر مثبت میشود، بررسی RT_PCR روی نمونه ترشحات حلق نوزاد است. همچنین از ترشحات ادرار یا مایع مغزینخاعی نوزاد هم میتوان ویروس را تشخیص داد.
تشخیص سرخجه در زمان بارداری چگونه انجام میشود؟
توصیه میشود تمام زنانی که قصد بارداری دارند از نظر آنتیبادی igG سرخجه غربالگری شوند. اگر تیتر آنتیبادی بالا باشد به معنی ایمنی بدن در برابر سرخجه است و اگر تیتر آنتیبادی پایین باشد توصیه میشود قبل از بارداری واکسن سرخجه زده شود. تست آنتیبادی igMدر دوران بارداری میزان ابتلای حاد به بیماری سرخجه در زنان باردار را نشان میدهد. این تست نتایج مثبت کاذب بسیاری دارد و ممکن است با وجود اینکه خانم مبتلا به سرخجه نمیباشد، به اشتباه نتیجه مثبت گزارش کند به همین دلیل فقط در مواقع مشکوکی که شک بالایی به بیماری سرخجه وجود دارد آزمایش خون آنتیبادی igmسرخجه روش تشخیصی اصلی میباشد.
آیا ابتلا به بیماری سرخجه باعث ایمنی دائم بدن و عدم ابتلای مجدد آن میشود؟
پاسخ این سوال منفی است. حتی اگر آنتیبادی سرخجه در بدن شما وجود داشته باشد ممکن است مجددا به بیماری سرخجه مبتلا شوید با اینکه این ابتلا ناشایع است اما امکان ابتلای مجدد سرخجه وجود دارد.
آیا سرخجه در کودکان درمان دارد؟
سرخجه در کودکان، مانند بیشتر عفونتهای ویروسی دیگر، درمان مشخصی ندارد. عفونتهای ویروسی هیچ داروی اختصاصی که درمان قطعی کند ندارند و فقط با علامت درمانی بهبود مییابد. علامت درمانی به این معناست که درصورتیکه هرگونه علامتی از بیماری سرخجه دیده شد، درمان مناسب آن تجویز گردد برای مثال اگر تب مشاهده شد، داروی ضدتب و اگر درد مفصل دیده شد داروی مسکن تجویز میشود.
تجویز واکسن و پیشگیری از بیماری سرخجه بهترین راه برای کاهش عوارض سرخجه در کودکان است.
دریافت ایمونوگلوبولین سرخجه، هیچ تضمینی برای کاهش عوارض سرخجه در کودکان و یا کاهش احتمال سندرم سرخجه مادرزادی نیست. مطالعات ثابت کرده است در مادرانی که در دوران بارداری به سرخجه مبتلا شدهاند و ایمونوگلوبولین سرخجه دریافت کردهاند، تعداد فرزندان دارای سندرم سرخجه مادرزادی کاهش چندانی نداشته است.
سندرم سرخجه مادرزادی عارضه شدید و وحشتناکی است که برای نوزاد کشنده است و مادر باردار و جنین را به خطر میاندازد بعد از انجام بررسیهای لازم و بررسی ریسک عوارض ناشی از سرخجه در بارداری، درصورتیکه عوارض جنینی شدید باشد بارداری ختم داده میشود. فقط در صورتی ایمونوگلوبولین به مادر باردار تجویز میشود که حاضر نباشد به هیچ وجه ختم بارداری دهد. هر چند در این موارد همانطور که بالاتر هم گفته شد ریسک سندرم سرخجه مادرزادی صفر نمیشود و از آن پیشگیری هم نمیشود اما احتمال سندرم سرخجه مادرزادی تا حدودی کمتر میشود. در این موارد ۲۰ میلیلیتر ایمونوگلوبولین عضلانی ۷۲ ساعت بعد از مواجهه با ویروس سرخجه تزریق میشود.
بهترین راه مواجهه با سرخجه در کودکان، واکسن:
در اوایل دهه ۶۰، از یک پاندمی کشنده ویروس سرخجه جداسازی شد و واکسن آن ساخته شد و در سال ۱۹۶۹ واکسن سرخجه مجوز گرفت. بیشتر واکسنهای سرخجه موجود در سراسر دنیا، ترکیبی از سرخک و سرخجه به نام MR یا ترکیبی از سه ویروس سرخک، سرخجه و اوریون بنام MMR است. واکسن چهار ظرفیتی حاوی سرخک، سرخجه، اوریون و آبلهمرغان نیز وجود دارد که با نام MMPV شناخته میشود اما استفاده شایعی ندارد.
بهترین و موثرترین راه پیشگیری از بیماری سرخجه واکسن است. یک دوز واکسن باعث بالا رفتن آنتیبادی در ۹۵ درصد افراد میشود.
زنان باردار به دلیل انتقال ویروس موجود در واکسن به جنین نباید واکسن دریافت کنند. همچنین تا ۲۸ روز بعد از واکسن سرخجه نباید اقدام برای بارداری صورت بگیرد. اما اگر خانمی اطلاعی از بارداری خود نداشته باشد و واکسن سرخجه دریافت کرده باشد هیج عارضه جنینی گزارش نشده و دلیلی برای ختم بارداری وجود ندارد.
تمام افراد زیر باید واکسن سرخجه دریافت کنند:
- کودکان یک ساله و بزرگتر
- نوجوانان و بزرگسالانی که در کودکی واکسیناسیون کاملی نداشتهاند
- افراد در محیطهای اجتماعی مانند دانشجویان، افراد ارتشی، کارکنان سیستم بهداشتی و مراقبت کودکان
- زنان مستعد ابتلا به سرخجه قبل و بعد از بارداری
جمعبندی پایانی
بیماری سرخجه یک بیماری ویروسی است که از گروه ویروسی بنام توگاویروس منشا میگیرد. بیماری سرخجه در کودکان معمولا با علائم پوستی و راش یا دانههای قرمز پوستی کوچک که بعضی از آنها برآمدگی مختصر دارند و بعضی مسطح پوست هستند خود را نشان میدهد.
در صورت ابتلای مادر باردار به سرخجه، ویروس به جنین از طریق جفت منتقل میشود و عوارض شدیدی ایجاد میکند که قلب و چشم و گوش را درگیر میکند و به آن سندرم سرخجه مادرزادی میگوییم که راه پیشگیری و درمان ندارد و در بیشتر موارد دستور سقط جنین صادر میشود.
تشخیص بیماری سرخجه از دو طریق آزمایش آنتیبادی خون و بررسی pcr حلق انجام میشود که به دلیل شباهت بالای علائم بیماری سرخجه با بیماریهای دیگر که دانههای پوستی میدهند بهتر است حتما آزمایش تشخیصی قطعی سرخجه انجام شود.
بیماری سرخجه درمانی ندارد و تنها درمان علامتی دارد. بهترین راه جلوگیری از عوارض شدید سرخجه در کودکان واکسیناسیون منظم است.